Leukémia kezelése - őssejt-transzplantáció
Őssejt-transzplantáció tartják a választandó módszer esetében a kedvezőtlen prognosztikai akut leukémia első remisszió, egy második és minden további remissziók akut leukémia és részleges remisszió, amikor blastosis a csontvelőben nem több, mint 20%.
Az őssejt-átültetés végzését a beteg maga vagy rokonai hozza meg.
Az őssejtek a hemopoízis nem érett prekurzorsejtjei, amelyek később fehérvérsejtekké, vörösvérsejtekké és vérlemezkékké fejlődnek.
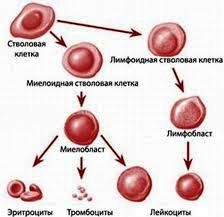
A viszonylag közelmúltig csak a csontvelő-transzplantáció összefüggésében tekintették át a hematopoietikus őssejtek transzplantációját, mivel ez volt az egyedüli forrása hosszú ideig. Most még a csontvelőből, de a köldökzsinórból vagy a perifériás vérből is beszerezhető.
A hematopoietikus őssejtek két típusát transzplantálják:
Az autológ transzplantáció magában foglal egy előzetes lépést a mintavétel a beteg kapott anyag tömegtároló a fagyasztott állapotban, a különleges kezelési és injekció beadása egy páciensnek után nagy dózisú kemoterápia vagy sugárkezelés.
Őssejteket gyűjtünk jellemzően során teljes klinikai remisszió, ha van egy normalizálása az objektív klinikai képet legalább egy hónapos, és myelogram észlelt nem több, mint 5% blast és 30% limfociták. Ebben az esetben a hemopoízis helyreállítására számíthatunk.
Az ilyen autológ transzplantáció hátránya a blasztózis relapszusának nagyobb valószínűsége, összehasonlítva a második változattal - allogén transzplantációval.
Ugyanakkor az autogén anyag alkalmazása kizárja a graft-versus-host-elutasítási reakció kialakulását, amely nagyon komplikált az allogén transzplantációval összefüggésben.
Az allogén transzplantáció egy kapcsolódó vagy nem kapcsolódó donor jelenlétét igényli, hisztokompatibilis (szöveti kompatibilis) a beteggel a HLA-rendszeren keresztül.
Mint társult donor, főleg testvérek vagy testvérek, néha szülők vagy más vérrel rokonok (nagynénik, nagybácsik, unokatestvérek) cselekednek. Akárhogyan is, a donorkeresés a családtagjaikkal kezdődik, majd (egyébként nem ritka) a páciens távolabbi rokonait. Ha nem találunk megfelelő adományozót, akkor felmerül az adatbázis tanulmányozása.
Függetlenül attól, hogy az anyagot egy kapcsolódó vagy nem kapcsolódó donorból vették-e ki, maga a transzplantációs eljárás lényegében ugyanaz. Először a kerítés donor hematopoietikus őssejtek, amelyeket azután, lényegében anélkül, fagyasztási lépés, egy nap eltávolítása után intravénásán adjuk be a betegnek onkohematológiai rekesszel.
Mint már említettük, az egyes egyének után allogén transzplantáció is kialakulhat életveszélyes kilökődés ( „graft versus host”), amikor az immunrendszer a beteg által támogatott donor anyag megtámadja a sejteket a recipiens szervezet. Ez a reakció akut - a tünetek a transzplantáció után hamar felfedezhetők, és az elutasítás krónikus jelei gyengék, néha hónapokig vagy évekig jelentkeznek a transzplantáció után. Mindkét esetben megáll a speciális gyógyszerek segítségével.
A helyreállítási periódus sokkal hosszabb ideig tart, mint a transzplantációra való kórházi kezelés. Néhány hónapon belül a betegnek folyamatosan felügyelnie kell az orvosi személyzetet. Továbbra is megfelelő intenzív kezelést kap, például gyógyszerek az elutasítás és a vérátömlesztés megelőzésére.
Rendszeresen (hetente többször) meg kell látogatnia a megelőző vizsgálatokat végző orvosi központot, ahol a transzplantációt végezték.
Mint korábban, óvintézkedésekre van szükség a fertőzések megelőzésére. A fertőző betegség kialakulásának legkisebb jeleként azonnal meg kell érkeznie az orvosi központba.