Sebészeti módszerek kezelésére koszorúér-betegség
A fő indikációja sebészeti kezelés súlyos koszorúér-betegség a megőrzése angina (FC III-IV), annak ellenére, hogy az intenzív orvosi kezelés (refrakter angina). A puszta jelenléte angina III-IV FC azt jelenti, hogy gyógyszeres nem elég hatékony. Jelzések és sebészi kezelése a karakter alapján meghatározott eredmények koronária angiográfia mértékétől függően, elterjedtsége és jellemzői koszorúér léziók.
Két alapvető módon kezelni a koszorúér-betegség sebészeti léggömb (PTCA) és koszorúér bypass graft (CABG).
Abszolút indikációi CABG a jelenléte egy szűkület a bal fő koszorúér vagy három-érrendszeri betegség, különösen, ha a csökkent ejekciós frakció. Ezen kívül a két leolvasás CABG megfelelő betegeknél véredény betegség, ha van proximális szűkület a bal elülső leszálló ágát. CABG betegekben szűkület a bal fő koszorúér-betegség növeli a betegek életkilátásait, míg ahol a gyógyszeres kezelés (túlélés 5 év után CABG - 90%, ahol a gyógyszeres kezelés - 60%). Valamivel kevésbé hatékony CABG három-ér betegség kombinált bal kamrai diszfunkció.
PTCA egy olyan módszer, az úgynevezett invazív (vagy beavatkozás) kardiológia. Hosszú távú eredmények a KAP még nem vizsgálták kielégítően. Mindenesetre tüneti hatása - az eltűnése angina - figyelhető meg a legtöbb betegnél.
koronária angioplasztika
ÖSSZEFOGLALÁS PTCA eljárás - zúzás ateroszklerotikus plakk egy katétert egy felfújható ballont (ábra. 65).
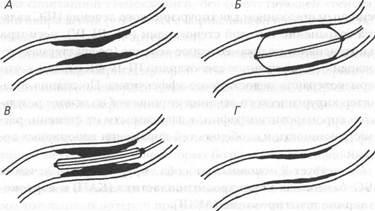
Ábra. 65. ballon koronária angioplasztika:
A - kritikus szűkület a szívkoszorúerek; B - a bevezetése a próba és a ballon felfújódik a koszorúér; B - a ballont felfújják, és törje össze a táblát; D - egy majdnem teljes helyreállítása véráramlás a megtámadott artéria
Továbbá, a OTP különböző más módon is törés a ateroszklerotikus plakk lézerrel vagy ultrahang, a közvetlen és a rotációs atherectomy.
„Ideális” koszorúér artériák a PTCA rövid (kevesebb, mint 1 cm), a proximális koncentrikus, egyenes és sima, nem kalcinált stenosis. Ennél a kiviteli alaknál (A típus - diszkrét sztenózis) PTCA hatékonyan több mint 85% -ánál. Könnyen megszüntetheti több koncentrikus szűkülete kis mértékben. Amikor kiterjedtebb (maximum diffúz) stenosis, meszesedés kifejezve hajlító, excentrikus stenosis vagy teljes elzáródását (B és C típusú), a kockázat PTCA felett és alatt a hatékonyság: körülbelül 60-85% a B típusú és kevesebb, mint 60% a C típusú
Javallatok folyamatosan bővülő OTP javított teljesítményt art. A mi korunkban, teljesítő angioplasztika és három érrendszeri betegség, többszörös szűkület egy koszorúér szűkület aortokoronáriás bypass graftok, és még a vereség a bal fő koszorúér. A fő nehézséget jelent a leválás az érbelhártya trombózissal és elzáródás. KAP kockázat viszonylag kicsi, a halálozási arány kisebb, mint 1%. A szükséges sürgősségi szívkoszorúér bypass beültetés - kevesebb, mint 3% annak a valószínűsége, szívinfarktus során PTCA - kevesebb, mint 5%. A kritériumok a sikeres PTCA stenoticus telephelyen megnövekedett átmérője nem kisebb, mint 20% visszanyerésével több mint 50% a lumen a koszorúér és eltávolítását az angina. A sikeres angioplasztika látható a betegek 90%.
A fő probléma a Kap a gyakori előfordulása restenosis. Korai ismételt elzáródás az első hetekben vagy hónapokban figyeltek meg 20-30% -ánál 30-45% - az első 6-9 hónap és legfeljebb 70% - egy évvel később. Re-CAP szinte mindig hatékony. De miután ismételt PTCA restenosis kockázata növekszik még (a „beteg gyakran válik rendszeres ügyfele egy szívsebész”). A resztenózis megelőzésére kijelöl egy állandó aszpirint (gyakran kombinációban klopidogrél). Továbbá, adagolhatjuk a koszorúér tágítok - fém vagy műanyag endovaszkuláris protézis (66. ábra, 67.).
A háttérben a stentek jelölt előfordulásának gyakorisága csökken újraelzáródás és restenosis koszorúerek 20-30%. Ha a KAP az év folyamán nem restenosis - előrejelzés a következő 3-4 évben nagyon jó.
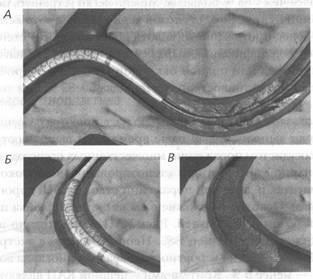
Ábra. 66. Az eljárás a koronária angioplasztika stenttel:
A - szállító ballon a sztent a helyén egy szűkület; B - koronária angioplasztika stent elhelyezése; B - eltávolítása után a szonda stent marad a koszorúér
koszorúér bypass átültetés
Ahhoz, hogy hozzon létre egy sönt közötti az aorta és a koszorúér-szegmensek disztálisan a szűkület a leggyakrabban használt autograftokat a saphena vénák sípcsont (ábra. 68).
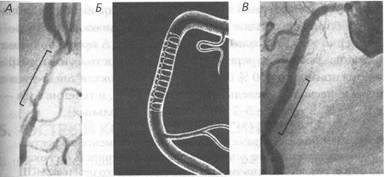
Ábra. 67. koronária angioplasztika és stent elhelyezése:
A - kezdeti koronaroangiogramma; B - stent pozícióját a rendszerben a szívkoszorúér eltávolítása után a szűkület; B - koronaroangiogramma után sztentelés
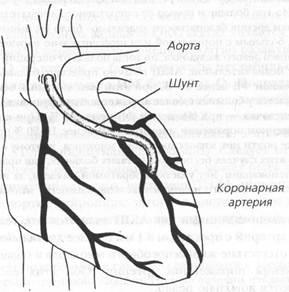
Ábra. 68. Coronaria bypass műtét
Között az aorta és a bal elülső leszálló artériát szubkután sönt értékelni
véna sípcsontvédő
Ha lehetséges, hogy megkerülje a belső mellkasi artéria ( „UGS” - mammarokoronarnoe bypass „). A belső mellkasi artéria csatlakozik a koszorúér - előnye a folyamat sokkal elnyújtottabb megőrzése átjárhatóságát söntök - körülbelül 95% -ánál 10 éven belül. És ha rózsaeréből 10 év átjárhatóságát bypass graftok megtartotta mintegy 50% -ánál (elzárására söntök az első néhány hét alatt látható 10% -os, az év során - 15-20% -ban 5-7 év - 25 30% -ánál).
A hangsúlyosabb angina, a kevésbé hatékony gyógyszereket, mert angina tükrözi csökkenés mértéke koszorúér tartalék. CABG kiküszöböli ezt az ügyet (neovaszkularizáció). Ezért nem meglepő, hogy a maximális hatás figyelhető meg CABG betegek súlyosabb koszorúér-betegség és a bal kamrai diszfunkció. Minél erősebb a bal kamrai diszfunkció, annál nagyobb a szövődmények kockázata a műtét során és a posztoperatív időszakban. De annál nagyobb a haszon a műtét.
Biztonsági szempontból, „ideális” lenne, hogy végre koszorúér bypass műtéten betegeknél normális vagy enyhén csökkent bal kamrai funkció, de aztán az előnyeit a művelet lenne túl kicsi. CABG betegek rendszerint úgy hajtjuk végre csökkenésével ejekciós frakció kevesebb, mint 50%, a maximális hatás figyelhető betegeknél a bal kamrai diszfunkció - miközben csökkenti a kevesebb, mint 40% vWF. A szélsőséges kifejeződése szívizom-károsodás (LVEF kevesebb, mint 15-20%) általában szinte nincs életképes szívizom, így a művelet használhatatlan ezekben az esetekben (ezeknél a betegeknél, mint általában, nem angina, nem területeken reverzibilis ischaemiás, kivéve az esetleges jelenlétét „alvó” területek infarktus).
Ellenjavallatok a CABG nincs nyitott lumen az artéria 1 mm és több disztális sztenózis vagy hiányoznak az életképes szívizom vérellátása az érintett artériát. Mindkét állapot ritkák.
Kórházi mortalitás 1-4% (normál ejekciós frakció - kevesebb, mint 1%), a myocardialis infarctus előfordulásának a CABG megjegyezte 2,5-5% -ában.
Fontos, hogy a leszokni a dohányzásról! Előnyösen a műtét előtt. A műtét után, az összes kezelt betegek aszpirin vagy az aszpirin együtt dipiridamol. Ellenőrző kardiovaszkuláris rizikófaktorok elősegíti hosszabb megőrzése graft átjárhatósága.
Az utóbbi években széles körben elterjedt „akut koronária szindróma (ACS)”. ACS megvalósítási módok közé tartozik az akut ischaemiás szívbetegségben: instabil angina (UA) és a miokardiális infarktus (MI). Mivel a NA és nem megkülönböztethető klinikán, a beteg a felvételkor, a regisztráció után az EKG, állítsa az egyik a két diagnózisok „akut koronária szindróma ST-szegmens emelkedést” vagy „akut koszorúér szindrómák, anélkül ST-szegmens lift”. A végső diagnózis egy konkrét megvalósítási ACS mindig retrospektív. Az első esetben nagyon valószínű, hogy dolgozzon szívizominfarktus a Q-hullám, a második - inkább instabil angina vagy szívinfarktus nélkül fog Q. ACS Division a fenti lehetőségek minden szükséges korai kezdetű terápiás intézkedések: ACS ST-elevációval kiosztását mutatja be trombolitikus terápia és ACS felemelése nélkül ST trombolítikummal nem jelennek meg. Meg kell jegyezni, hogy a vizsgálat során a betegek azonosítani lehet „nem ischaemiás” diagnózis, például PE, szívizomgyulladás, aorta disszekció, vagy akár cardiopsychoneurosis extrakardiális patológia, például akut hasi betegség.
Az akut koronária szindróma kezdődik gyulladás és törés a „veszélyeztetett” táblát. Ha a gyulladás bekövetkezik, a makrofágok aktiválását, a monociták és a T-limfociták, a termelés a gyulladásos citokinek és fehérjebontó enzimek kiválasztását. Fényvisszaverő ez a folyamat a megnövekedett ACS tapasztalható az akut fázis gyulladásos markerek (akut fázis reaktánsok), például a C-reaktív protein, amiloid A, az IL-6. Ennek eredményeként, kár, hogy a kapszula, majd plakk ruptura. Patogenézisében ACS is képviselteti magát, a következő sorrendben változások:
♦ gyulladás a „veszélyeztetett” plakkok;
♦ plakk ruptura;
♦ vérlemezke-aktiváció;
♦ érszűkület;
♦ trombózis.
A kölcsönhatás e tényezők, progresszíven növekvő, vezethet a szívinfarktus vagy a halál.
Amikor felemeli ACS nélkül ST-szegmens képződik neokklyuziv- ny „fehér” vérrög, amely elsősorban a vérlemezkék. „Fehér” trombus forrása lehet a mikroembolizmusa kisebb hajók a szívizom a formáció kis gócok nekrózis ( „mikroinfarktusok”). Amikor ACS ST-szegmens emelkedést a „fehér” rögöt alakul a „vörös” vérrög, amely zömmel a fibrin.
Ennek eredményeként, trombotikus elzáródás a koszorúér fejlődik transzmurális szívizom infarktus.
Az egyetlen módszer a diagnosztizálására egy bizonyos megvalósítási módja egy regisztrációs EKG ACS. A azonosítására ST-szegmens emelkedést az ezt követő 90% a fejlődő fogat Q. MI kezelés nélkül tartós ST-szegmens emelkedést jelölt ST depresszió, negatív T-hullámok, pseudonormalization fordított T hullám EKG elváltozásokat, vagy hiányzik (mellett, körülbelül 10% -ánál ACS esetekben átmeneti ST) szegmens emelkedés nélkül megfigyelt tartós-elevációs ST. Annak a valószínűsége, MI, a Q-hullám vagy halál 30 napon belül a betegek, ST-szegmens depresszió átlagosan körülbelül 12%, ellenőrizze-negatív T-hullámok - körülbelül 5%, hiányában EKG változások - 1 és 5%. Q-hullámú MI diagnosztizáltak egy elektrokardiogram (megjelenése fog Q). Detektálásához infarktus nélkül fogat Q, szükséges, hogy meghatározzuk myocardialis necrosis markerek a vérben. A módszer a választás az szintjének meghatározása a szív troponin T vagy I. A második helyen - a meghatározása a tömeg vagy a aktivitását kreatin foszfokináz MB-frakció (MB CK). Erre utal MI vélik troponin T
0,1 g / l (troponin I - több, mint 0,4 g / l), vagy megnövekedett CPK MB 2-szer vagy több. Körülbelül 30% szenvedő betegek megnövekedett troponin a vérben ( „troponin-pozitív” beteg) MB CK a normál tartományban. Ezért ha Troponin diagnózis MI kerül egy nagyobb számú beteg, mint a CPK MB (növekedés troponinok is előfordulhat, nem ischaemiás szívizom-károsodást, mint a PE, szívizomgyulladás, szívelégtelenség és krónikus veseelégtelenség).